
INMUNE AL DOLOR: NUEVAS PERSPECTIVAS EN EL TRATAMIENTO DEL DOLOR CRÓNICO
Artículo de Seraphina Solders.
Traducción de Jillybeth Burgado.
Jo Cameron, una mujer escocesa en sus sesenta años, era aparentemente feliz y saludable, a pesar de un problema con su cadera. De vez en cuando, le impediría caminar en línea recta. Se lo había consultado a su médico, pero como no le dolía, el problema fue descartado. No fue hasta unos años más tarde, mientras le tomaban una radiografía cuando un médico se dio cuenta de que su cadera estaba muy deteriorada. Sorprendido de que Jo no hubiera sentido malestar o dolor intenso todo este tiempo, el médico se sorprendió aún más cuando Jo rechazó el medicamento que aliviaría su dolor después de la cirugía que se requeriría para reparar su cadera. Simplemente tomó tylenol los días después del procedimiento. Mientras estaban allí, los médicos también notaron una osteoartritis severa en sus dedos pulgares, lo que requeriría una cirugía extremadamente dolorosa en las dos manos. Una vez más, rechazó la medicación para el dolor y se vio perfectamente bien con unas cuantas pastillas de tylenol después de la cirugía. Sorprendida, una consultora refirió a Jo a especialistas en dolor en la University College London (UCL), donde un equipo de investigadores revisaría su pasado y su genética para determinar la causa de su aparente inmunidad al dolor [1, 2].
Un Problema FAAHntástico
En UCL, un equipo de investigadores dirigido por los Doctores Devjit Srivastava y James Cox [3] aprendieron sobre las heridas sin dolor de Jo. Nunca solicitó o pareció requerir medicación para cosas como el dolor, tratamiento de venas varicosas o procedimientos dentales, y una vez tuvieron que ponerle puntos en una cortadura sin ningún analgésico. Ella describió el parto como un “cosquilleo”, y podía comer chiles Scotch Bonnet (¡que son 32-50 veces más picantes que los chiles jalapeños!) sin la menor incomodidad o malestar solo una sensación cálida. Interesantemente, ella también reportó que nunca había sentido ansiedad, miedo o gran tristeza. Aunque puede parecer maravilloso no tener que experimentar ningún dolor, el dolor tiene un propósito: alertarnos cuando una parte de nuestro cuerpo se daña (consulta la publicación anterior de Catie para saber cómo el dolor es esencial para nuestra supervivencia[JB1] ). Por ejemplo, Jo también informó que a menudo se recostaba en el horno y se quemaba, solo se daba cuenta de lo que estaba sucediendo cuando olía su piel quemándose.
Para averiguar por qué estaba sucediendo esto, los Doctores Srivastava y Cox en junto a su equipo de científicos tomaron una muestra del ADN de Jo y buscaron cualquier anomalía genética que pudiera explicar su insensibilidad al dolor. Encontraron dos mutaciones: un polimorfismo de un solo nucleótido (SNP: pronunciado “snip”) en un gen llamado FAAH, y una microdeleción en un gen previamente desconocido que llamaron FAAH-OUT.
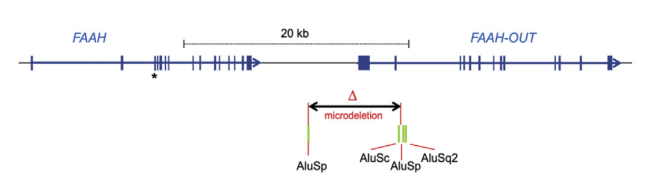
Tomado de [3]: “Genomic map showing FAAH, FAAH-OUT, and microdeletion”
La segunda mutación que los investigadores de UCL encontraron en el ADN de Jo nunca se había encontrado antes: una eliminación de una pequeña parte del ADN en un gen desconocido anteriormente cercano a FAAH, al que llamaron FAAH-OUT. Ellos propusieron la hipótesis de que FAAH-OUT actúa como una especie de “control de volumen” para FAAH. En otras palabras, piensan que la microdeleción FAAH-OUT interrumpe aún más la función de FAAH en la parte superior del SNP, lo que resulta en una descomposición aún menor de la anandamida.

Tomado de [3]: Niveles de anandamida circulante (AEA) del paciente y cuatro controles. Los controles A y B no tienen el SNP; Los controles C y D tienen el SNP.
El Sistema Endocannabinoide en el Dolor y la Ansiedad
Jo no es el único caso conocido de una persona que no puede sentir dolor, una condición a veces llamada insensibilidad congénita al dolor (CIP). Si bien es extremadamente raro, se sabe que muchos de estos casos se deben a una mutación en el gen SCN9A, que codifica un canal iónico importante para la señalización eléctrica en las neuronas del dolor de los nervios espinales. Sin embargo, Jo es el único caso conocido de alguien con CIP debido a la herencia conjunta de la FAAH SNP y la microdeleción FAAH-OUT.
Esto puede explicar por qué Jo también informa que no siente ansiedad, miedo o depresión, lo cual no es algo que se ve normalmente en personas con insensibilidad al dolor. La anandamida es un endocannabinoide, lo que significa que se une a los mismos receptores que otros cannabinoides exógenos, como el THC y el CBD de la planta de cannabis (nota al margen: se encontraron receptores de cannabinoides y se les dio un nombre por su sensibilidad a estos cannabinoides, y la anandamida se descubrió posteriormente) la investigación de estos receptores como un cannabinoide producido de forma natural, de ahí el nombre endocannabinoide [5]). Los endocannabinoides, incluyendo la anandamida, desempeñan un papel en la percepción del dolor, el miedo, la ansiedad y la depresión, entre otras cosas [6, 7]. Por lo tanto, el sistema endocannabinoide es un objetivo atractivo para tratar los trastornos crónicos de estos síntomas.
Nuevos Conocimientos sobre el Tratamiento del Dolor Crónico
Dado nuestro creciente conocimiento sobre las funciones de la anandamida, los científicos han tratado de identificar el gen FAAH como una forma potencial de tratar el dolor crónico, la ansiedad y la depresión. Los ensayos clínicos recientes han tenido como objetivo inhibir la FAAH para aumentar los niveles de anandamida en el cuerpo. Desafortunadamente, hasta ahora estos ensayos no han tenido éxito [8,9]. Sin embargo, el caso de Jo Cameron ofrece nuevas perspectivas sobre las posibilidades de desarrollar analgesia relacionada con FAAH a través de la selección de FAAH-OUT. Con la creciente epidemia de opioides, tenemos una gran necesidad de tratamientos nuevos, seguros y eficaces para los millones de personas que viven con dolor crónico. La selección de FAAH-OUT puede ser el próximo paso prometedor para los investigadores del dolor.
Referencias
- At 71, She’s Never Felt Pain or Anxiety. Now Scientists Know Why.
- Scientists find genetic mutation that makes woman feel no pain
- Habib, Okorokov, Hill et al. (2019). Microdeletion in a FAAH Pseudogene Identified in a Patient with High Anandamide Concentrations and Pain Insensitivity. Br J Anaesth pii: S0007-0912(19)30138-2. doi: 10.1016/j.bja.2019.02.019
- Cajanus, Holmström, Wessman, Anttila, Kaunisto, Kalso (2016). Effect of endocannabinoid degradation on pain: role of FAAH polymorphisms in experimental and postoperative pain in women treated for breast cancer. Pain. 157(2):361-9. doi: 10.1097/j.pain.0000000000000398.
- Devane, Hanus, Breuer, Pertwee, Stevenson, Griffin, Gibson, Mandelbaum, Etinger, Mechoulam (1992). Isolation and structure of a brain constituent that binds to the cannabinoid receptor. Science 258(5090): 1946-1949. DOI: 10.1126/science.1470919
- Woodhams SG, Sagar DR, Burston JJ, Chapman V. The role of the endocannabinoid system in pain. Handb Exp Pharmacol 2015; 227: 119e43
- Mechoulam R, Parker LA. The endocannabinoid system and the brain. Annu Rev Psychol 2013; 64: 21e47
- Huggins JP, Smart TS, Langman S, Taylor L, Young T. An efficient randomised, placebo-controlled clinical trial with the irreversible fatty acid amide hydrolase-1 inhibitor PF04457845, which modulates endocannabinoids but fails to induce effective analgesia in patients with pain due to osteoarthritis of the knee. Pain 2012; 153: 1837e46
- Kerbrat A, Ferre JC, Fillatre P, et al. Acute neurologic disorder from an inhibitor of fatty acid amide hydrolase. N Engl J Med 2016; 375: 1717e25


You must be logged in to post a comment.